王凯副教授:角膜塑形镜的泪液层控制(露晰得公开课第51期)
- 配件供应
- 2025-02-17 10:56:57
- 170

王凯副主任医师副教授北京大学人民医院眼视光中心副主任医师、副教授、硕士生导师美国加州大学伯克利分校眼视光学院博士后、访问学者北京大学医学部眼视光学院院长助理医促会视觉健康分会青委会副主任委员北京医学会......
王凯副主任医师副教授
北京大学人民医院眼视光中心副主任医师、副教授、硕士生导师
美国加州大学伯克利分校眼视光学院博士后、访问学者
北京大学医学部眼视光学院院长助理
医促会视觉健康分会青委会副主任委员
北京医学会眼科学分会青委会委员
欧美同学会医师协会眼科分会委员
擅长角膜塑形镜验配、近视激光手术、高度近视眼内透镜(ICL)植入手术、白内障手术、圆锥角膜等复杂眼视光病例的处理。

大家晚上好,我是来自北京大学人民医院眼视光中心的王凯。今天给大家分享的topic是关于角膜塑形镜的泪液层控制。
众所周知,塑形镜的配适对泪液层的影响非常大,且泪水若不健康或是分配存在问题,会直接影响眼表的健康状态,也是导致出现一些角膜反复点染等一系列并发症的基础。
所以我们今天就讲解塑形镜调配过程中,有哪些因素会影响泪水层。

泪液的检查。不了解大家平时配塑形镜过程中查哪些项目,我常看的是BUT,一般来说泪液分泌做的相对少些,一是耗时,另一个是有些孩子不太配合。孩子较拒绝在眼睛里塞纸条,这会影响结果。
目前BUT重要性也并不占主导,主要是查看泪液质量。BUT的正常值一般来说是10s以上,也分为SCHIRMERTEST1和2,一般塑形镜中使用的主要是无表面麻醉的SCHIRMERTEST1,它的正常值是10mm/5min。
从我配塑形镜的感觉来说,我认为泪液的质比量更重要,即泪液的稳定性非常重要。在验配塑形镜过程中,大家可能也遇到一些过敏性结膜炎,有人常问过敏性结膜炎是否能配?
但一般季节性的或是常年过敏性结膜炎,只要症状不是特别重,也不合并角膜的损害,那么在控制炎症的前提下是可以进行OK镜验配的。

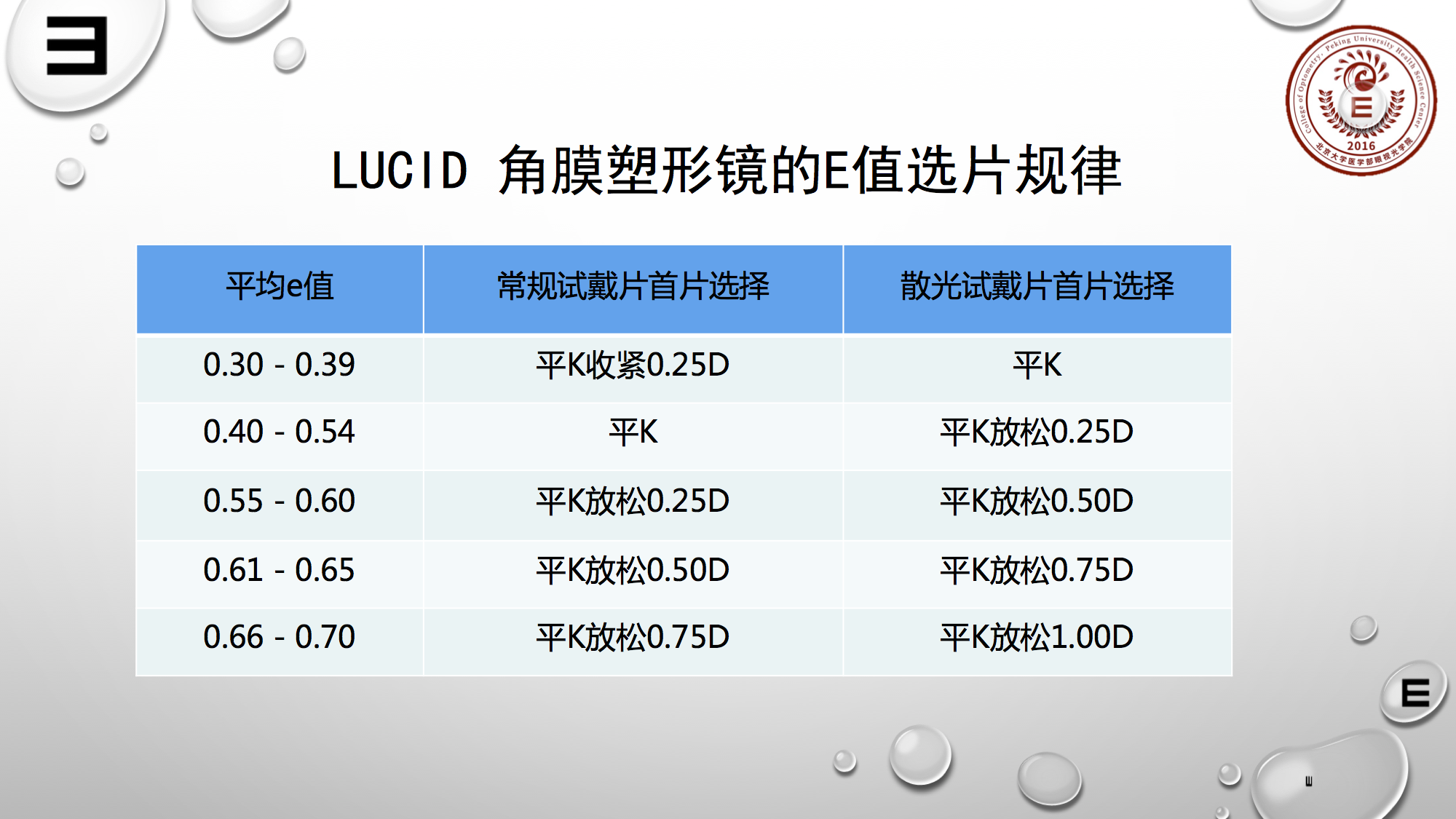
另一个是在OK镜选片过程中,大家最关心的问题:第一副OK镜参数如何选择?相信很多验配医生都很有经验,一般来说我们会根据平K及E值选择,这是常用做法。这里给大家介绍一个LUK修正公式:AC1=*E^2-0.3396*E+1.26。
可计算出上图右边的线性关系图,横坐标为E值,纵坐标是AC1随E值的变化。这是经验的大致表述。我本身选片也看平K和E值,但了解我的同道可能知道,我选片常靠自己写的软件去计算,所以准确性可能会高些。
但用平K和E值选片也没问题,关键是要看准后期配适以及调整。还有个简单的方法:从0.5开始,E值每变化0.1,AC需要调整约0.15mm。但大家不要误解这句话,这里有个问题:现在配塑形镜时E值变化0.1,AC不需要变化那么大,一般来说放松大概一到最多两档就可。

我们简单复习下露晰得选片过程,一般来说,角膜直径较大选择11,一般11.2到12mm的角膜直径选择10.6的镜片直径,再小的则可选择10.2,当然露晰得也可以订10.4的,这完全根据配适结果来看。
我选镜片直径的原则不太喜欢选偏小,我习惯尽可能把角膜覆盖住,如此对于有些点染可较好的去cover,且对于一些偏位也可纠正。
镜片类型也很关键,露晰得本身带散光片且可做范围较大。根据Sag值来判断是否用散光片,Sag值是指角膜地形图上8mm范围的水平方向与垂直方向上的角膜高度差值;计算结果若小于30则普通片就可,即散光片Sag值在30以上;那么高度差值在30~60可用CP100的镜片,如在60~90用CP200。
上图左下角的表反映E值与首片的关系,一般来说如果是0.5的E值就按平K选。左下角表格中的镜片曲率是按照普通片计算的,如果要用散光片,那么可能平K要放松的多些。右下角镜片光度中,低于300度,试戴片的光度是200度;高于300度的话,试戴片有400度的;不同的试戴片,大家根据需要选择。
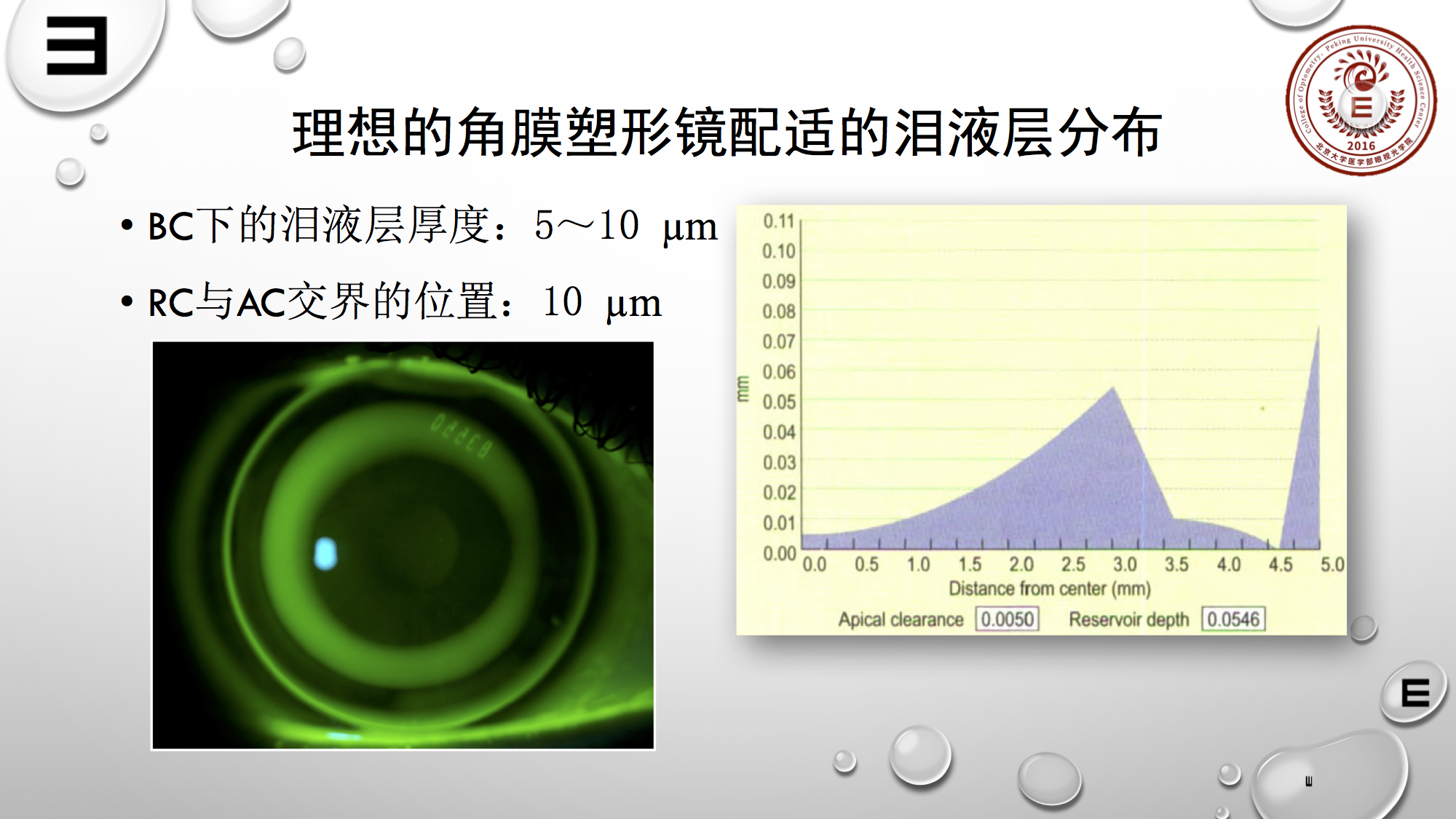
这张图片展示的是理想的角膜塑形配适的泪液层分布。一般来说BC治疗区下要求泪液层厚度在5~10μm,这是保证安全验配的界限。
那过高厚度有什么问题?
我们知道荧光素染色,若可见荧光,荧光层泪水厚度需达15~20μm。所以如果多于5~10μm,荧光图中央区会有一定程度的荧光堆积。
上图中右图横坐标0~5为镜片半径,纵坐标反映泪水厚度变化,零则是中央位置,值很低为0~0.01,也就是在5μm位置,在RC与AC交界位置约为10μm左右,这是标准的角膜塑形镜配适。
从上图看,若无标识,大家第一印象会觉得不是露晰得就是CRT,因为这两个镜片在定位区域设计的都非常像,都是从四毫米开始。所以露晰得的镜片与CRT镜片在荧光配适图上较相似。
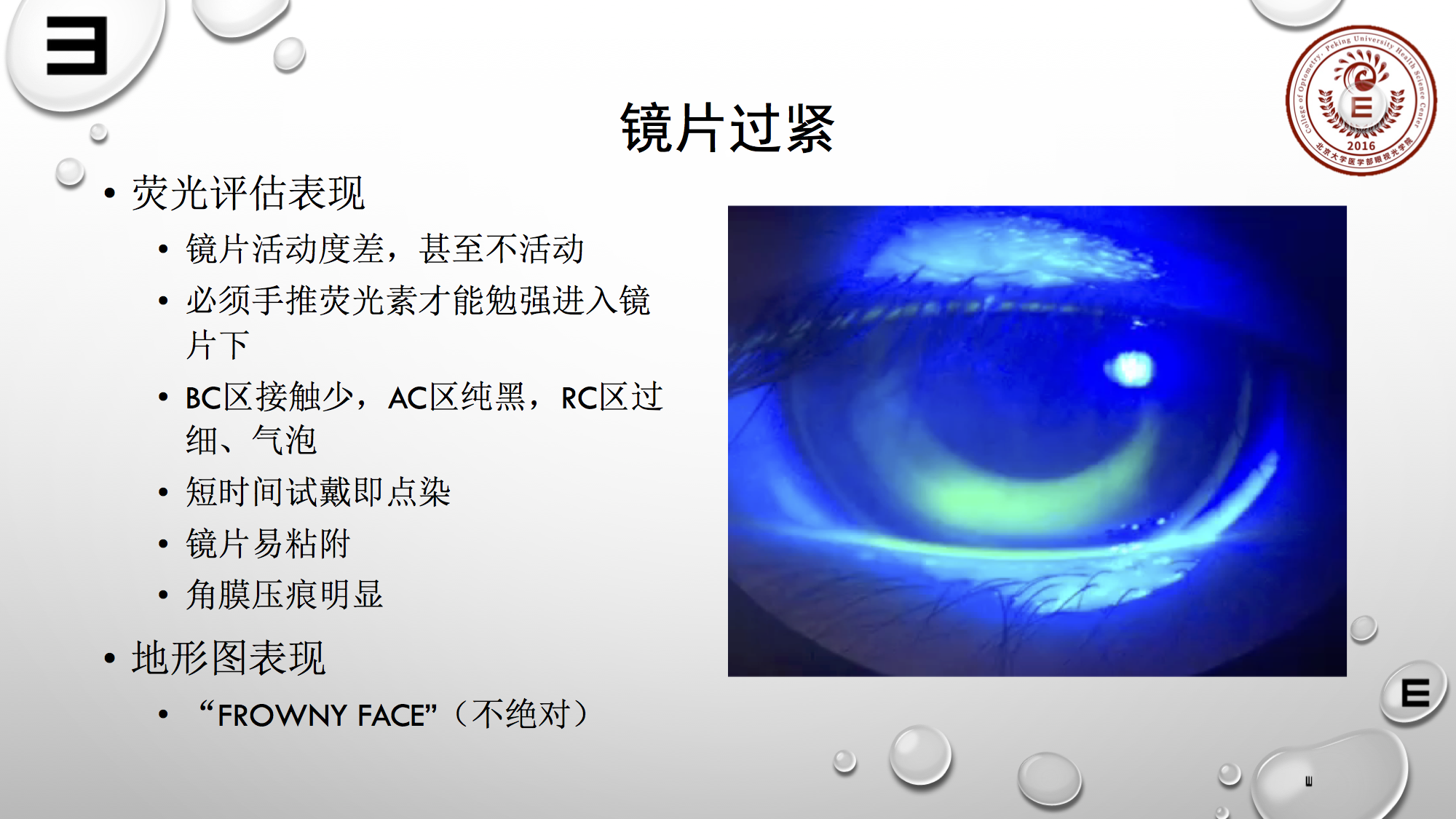
镜片过紧配适判断相对较容易,具体表现为:
1.镜片活动度较差,甚至不活动;且常发现需手推镜片荧光素才能进入;
2.BC区接触相对较少,可能中央会有拱起情况,AC就相当于箍起,它的区域表现为非常明显的黑色;
3.RC区可能较窄、细,常有气泡在RC环区域出现。
这些是镜片过紧表现,且镜片较易粘附、压痕较明显、地形图上表现出FrownyFace的皱眉定位,当然皱眉定位并不是特别绝对判断紧的指标。

上图涉及今天讲课的核心内容,左边显示的是配适良好状态下,泪水分布的情况,此情况下,若把AC收紧0.25D,收紧一档,那么在0的位置可看到泪液层增厚。原来为5μm,现在为15μm。在RC与AC交界处泪液层也变厚,所以收紧一档对泪水的分布影响较大。
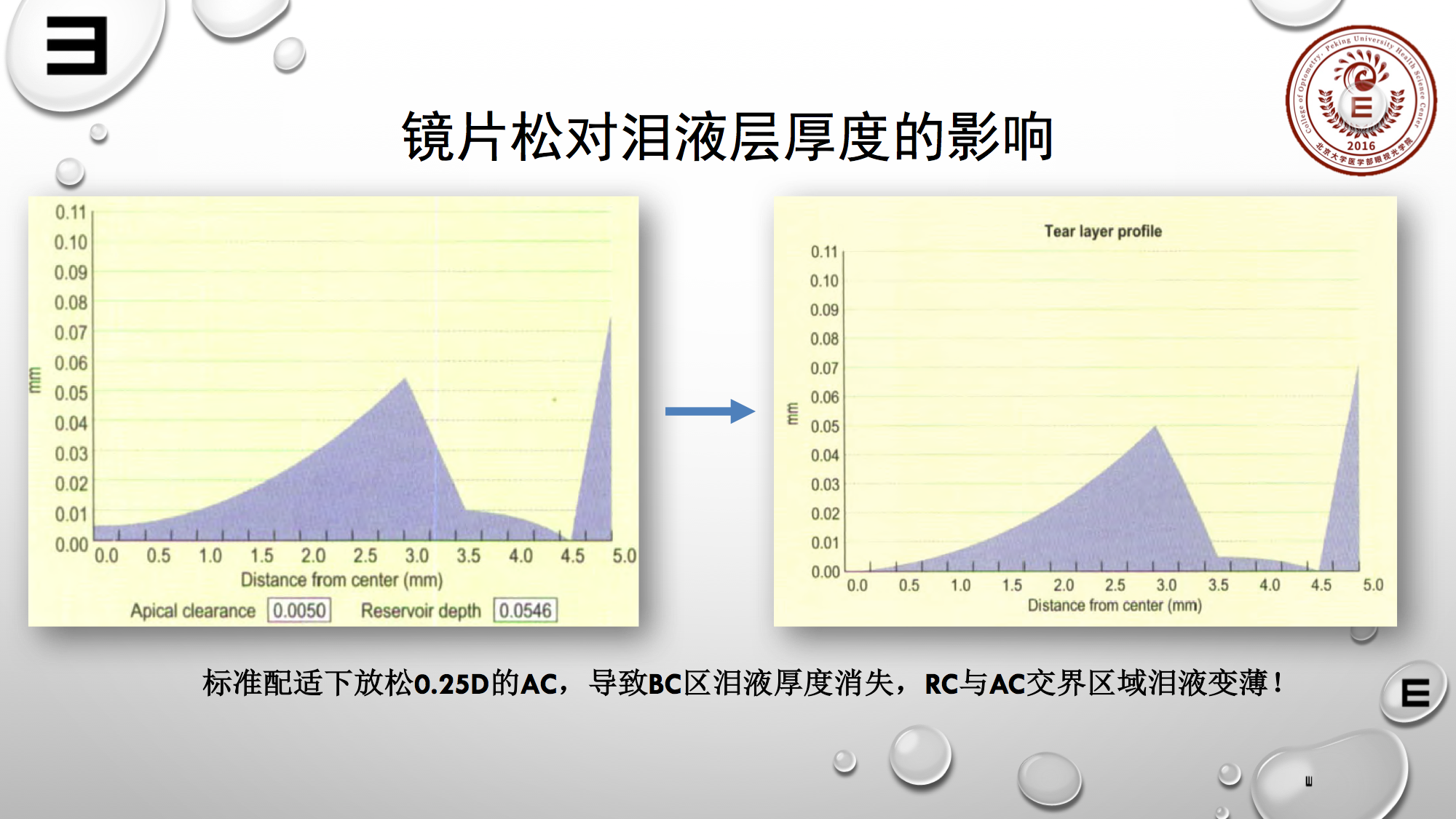
镜片放松后对泪液层的影响又如何?
在标准配适下,若把AC放松0.25D会导致BC区泪液厚度变薄,甚至消失。那么RC与AC交界区域的泪液也明显变薄。
所以大家可思考若放松后在荧光染色图上会有怎样的表现。
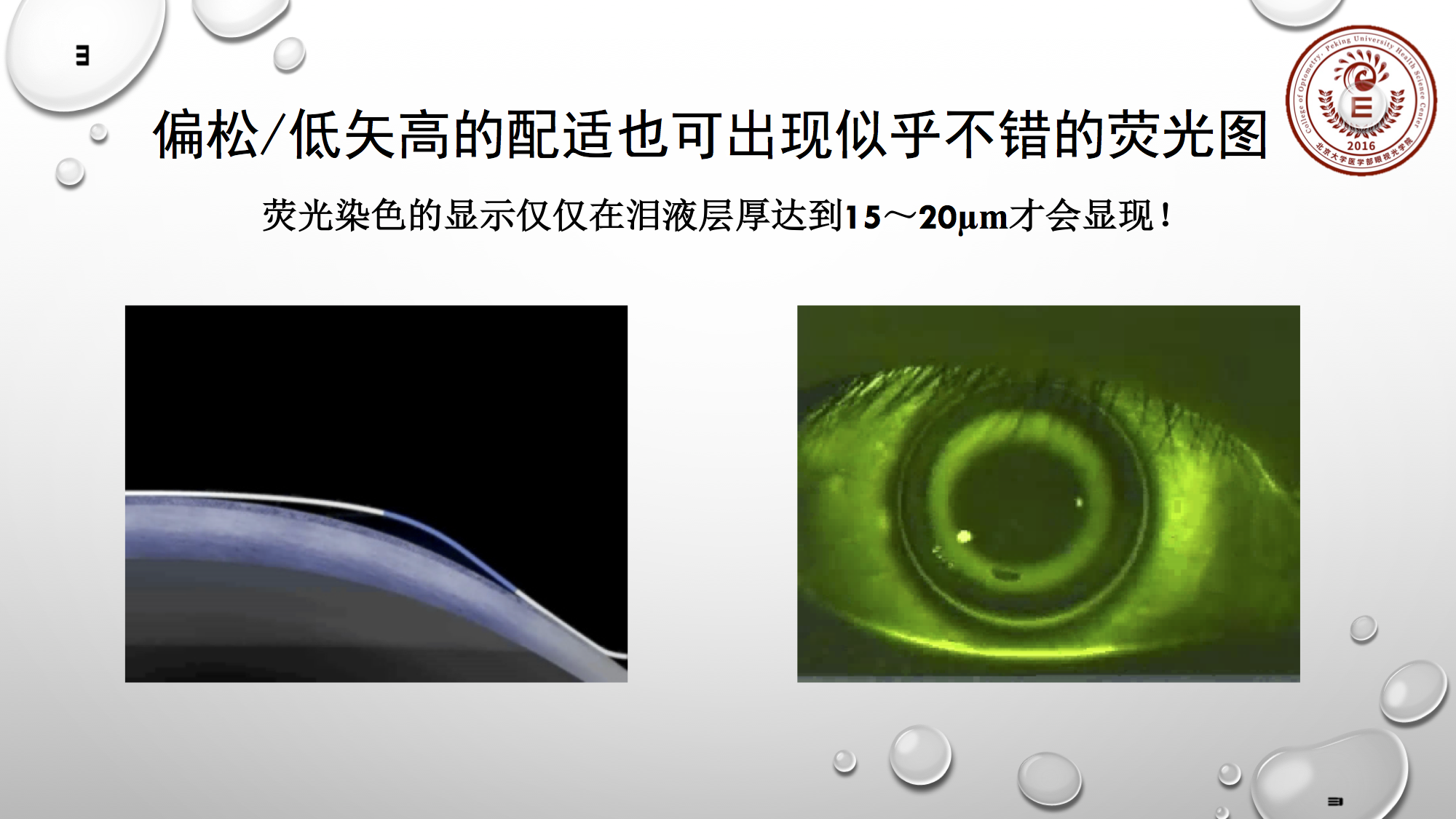
荧光染色的显示,一般在泪液厚度达到15~20μm时显现绿色荧光。黑色区域的泪液厚度是低于15μm,或是没有。所以偏松或低矢高的配适,也可出现似乎不错的荧光图。上图左边矢高明显低些,但右边的荧光染色图看起来不错,但实际它是偏松的配适。
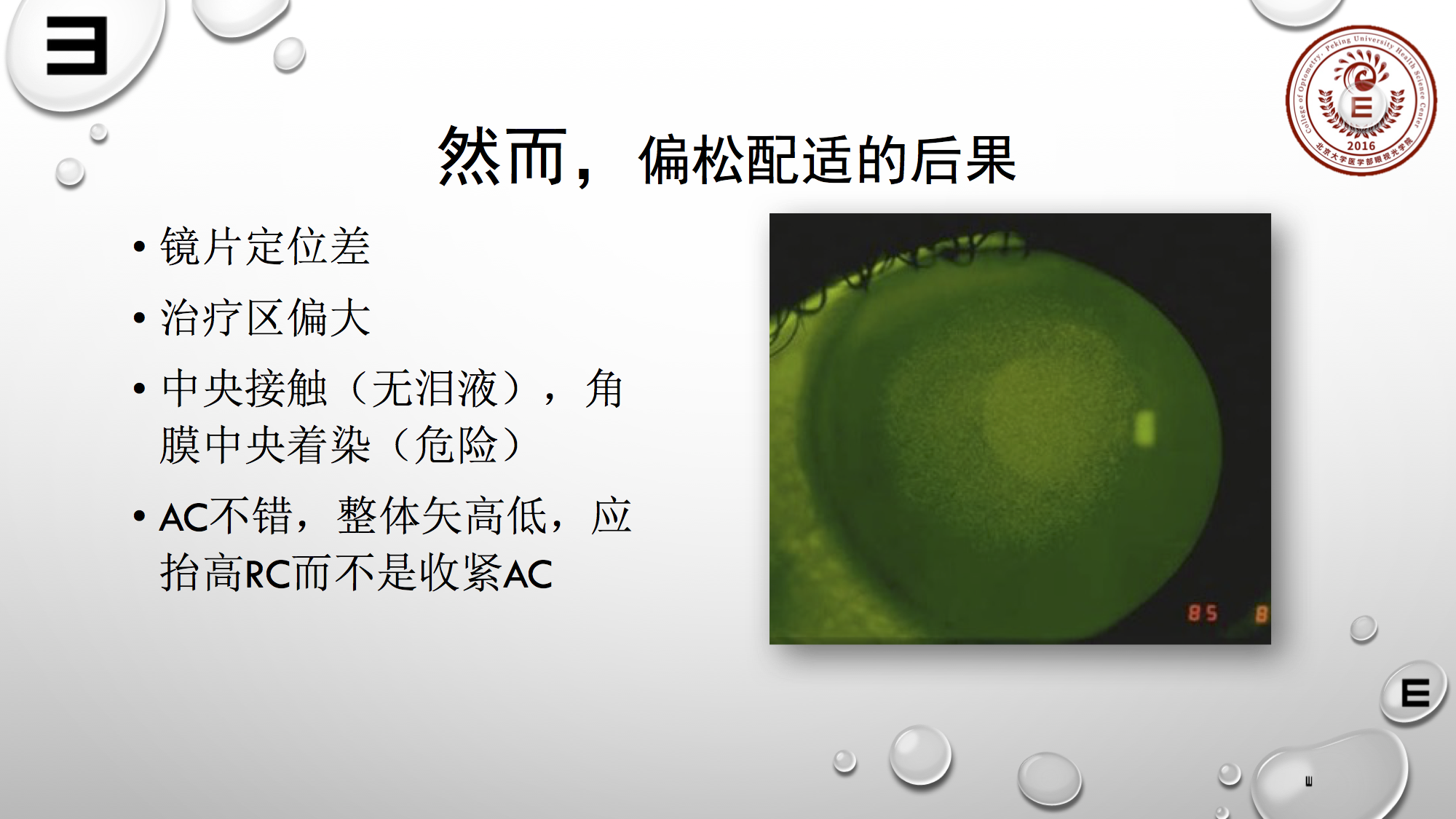
偏松配适也会带来很多问题,一、偏松配适定位差,镜片游走不定;二、AC过平,BC区与角膜中央区接触面积过大,治疗区可能会偏大;三、泪液影响,中央泪液若减少或消失,镜片与角膜中央直接接触,会造成角膜中央着染。
配戴塑形镜会降低角膜的敏感性,有些出现右图的中央大片着染,会没有感觉;仅仅主诉:“没有前两天清楚”。这一点需引起重视,因为这种情况孩子没有主诉任何问题,但检查会发现角膜中央出问题。
角膜的感染有几个因素,第一点是角膜上皮缺损;第二点是细菌附着在缺损位置;第三点是泪液冲刷机制出现问题,带不走细菌;出现这三点后就会出现角膜感染。
在临床上可能也会有这种情况:在镜片定位、直径都良好情况下,中央整体矢高偏低。此时应调整RC,抬高RC,而不是收紧AC。若AC良好情况下,不太建议收紧AC去增加矢高。

总结一下AC跟RC的改变对中央BC区泪液的影响。
1.若AC变平或变陡0.05mm,即0.25D,那么BC的中央位置泪液层减少或增加5μm;
2.若RC变平或变陡0.15mm,即约0.75D,那么BC中央区的泪液减少或增加10μm。
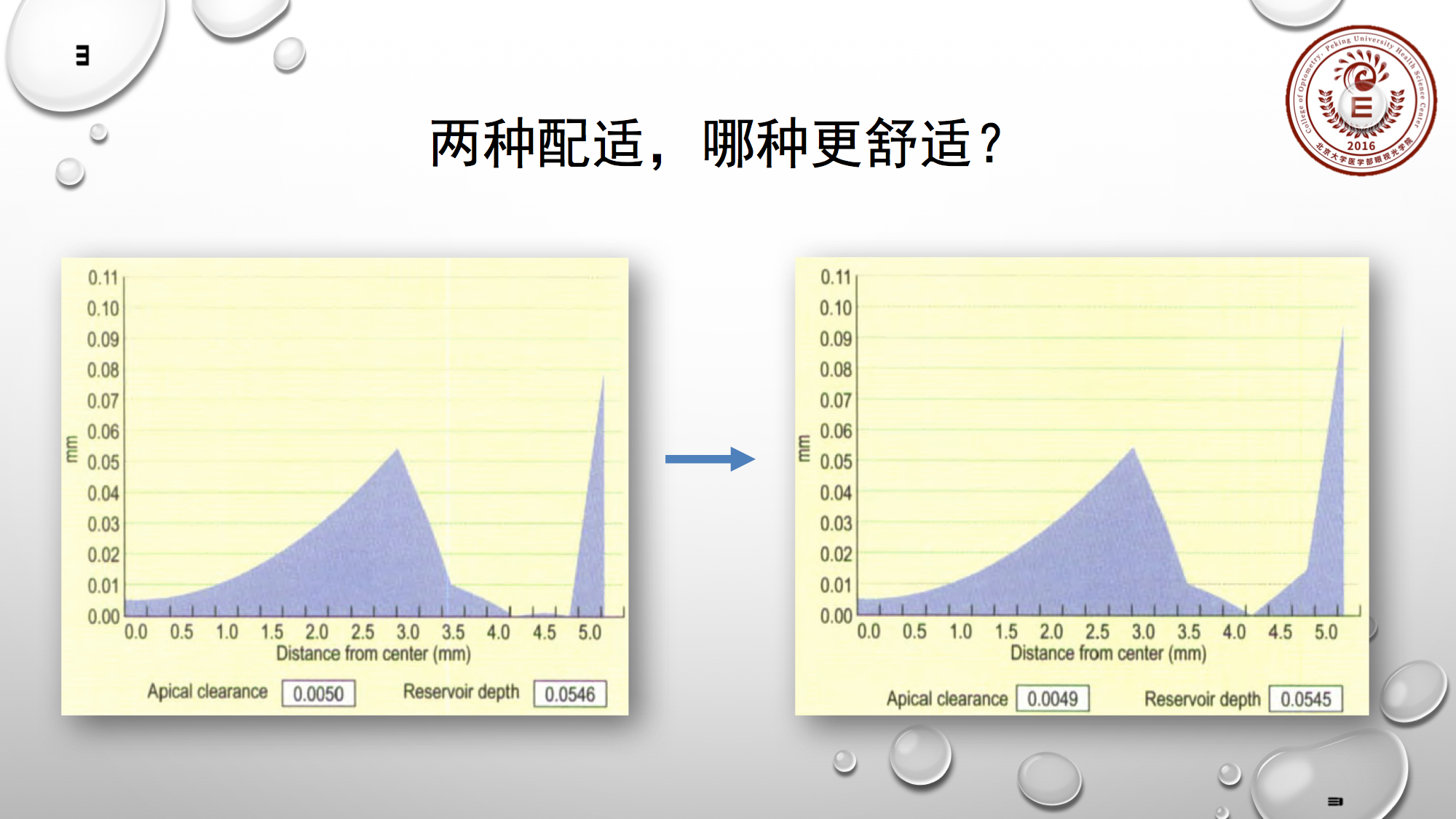
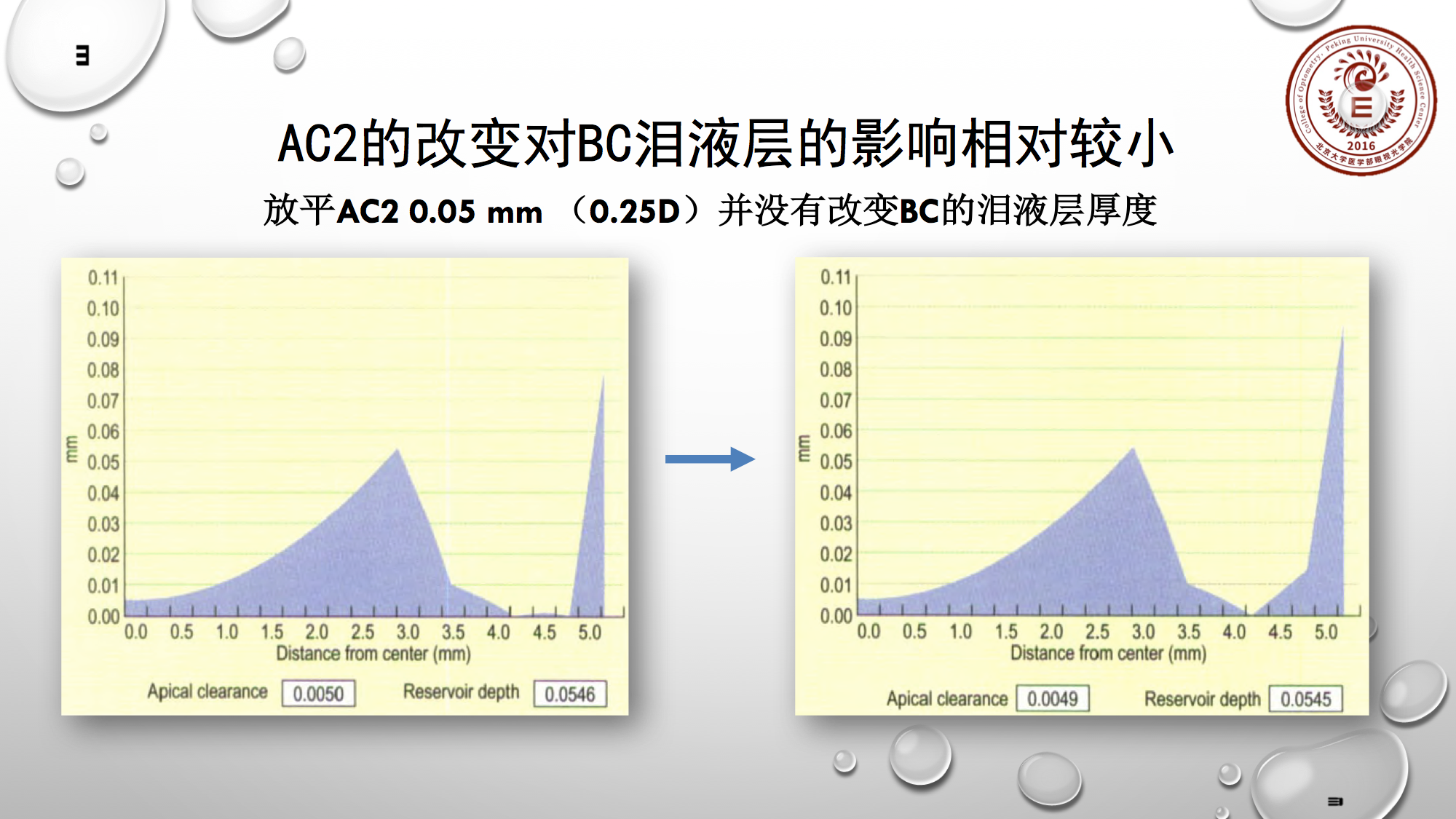
很多塑形镜分AC1与AC2两个定位弧段,那么AC2的改变对泪液层的影响相对来说较小。上图显示,左边是相对标准的配适,右边是AC2放平0.05mm(0.25D)后,中央BC区的泪液层厚度并无改变。
那大家认为上面两种配适,哪种舒适性更佳?左边的配适更舒适,也有人会认为右边放松了AC2应该更舒适,但大家想想,第二幅图整个角膜的受力点都集中在AC1与AC2交界位置。如此角膜受到的压强很大,所以肯定是左边的配饰舒适性更佳。

AC2若放松一般对BC的泪液层影响不大,但若把AC2收紧的情况下,会对BC的泪液层有一定影响。
从上图可看出,如把AC2收紧0.25D(0.05mm)后,那么BC区的泪液层会增加5μm。
道理很简单,因为收紧AC2后,相当于把镜片拱起,从AC2着力的受力点,所以它收紧会影响BC下面的泪液层,但放松一般不会,因为放松后定位依然是AC1的位置决定。
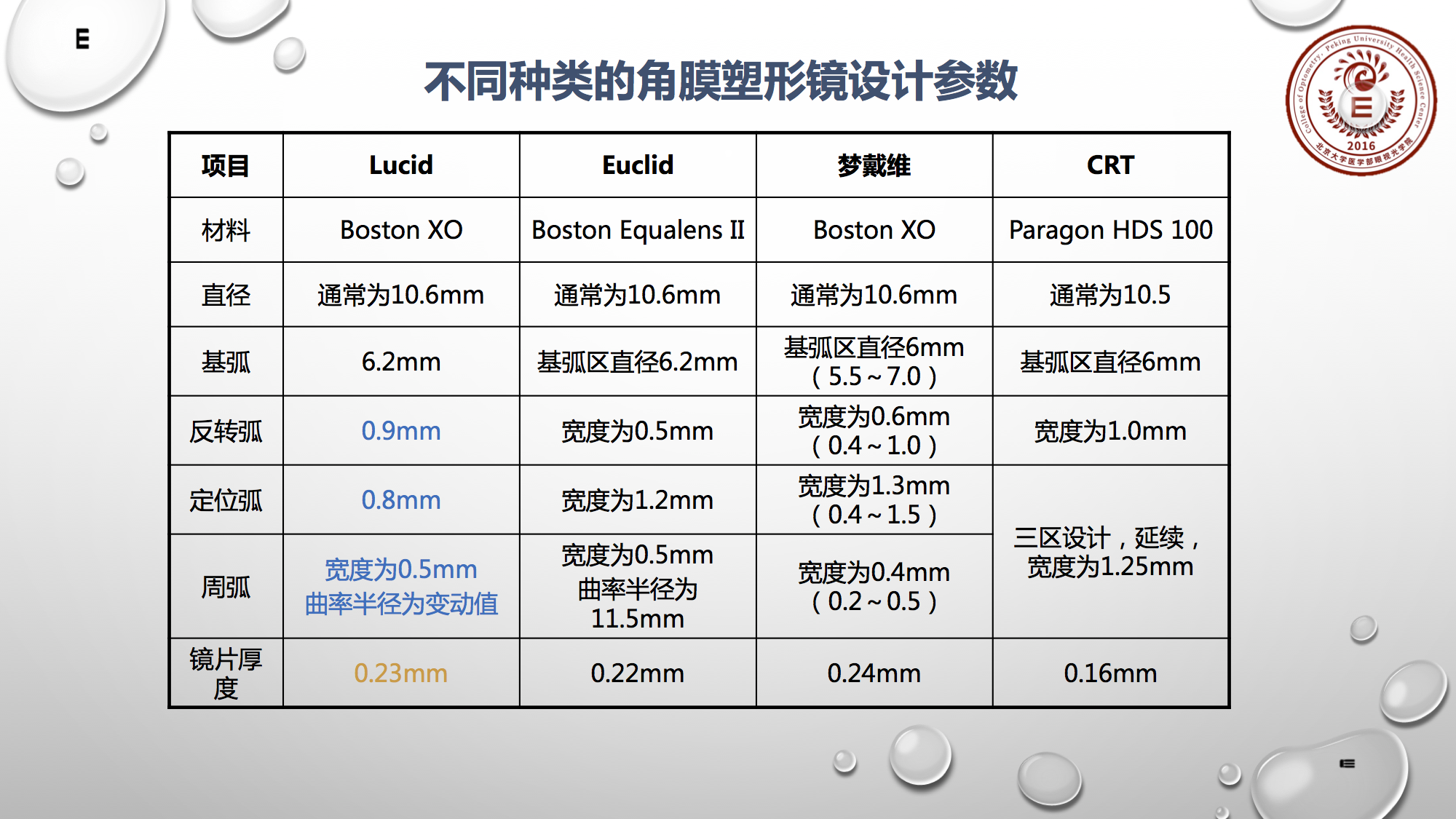
作为眼视光医师或验光员,要熟悉不同种类的角膜塑形镜的设计参数,如:不同的配适,定位位置,治疗区大小,镜片厚度等。
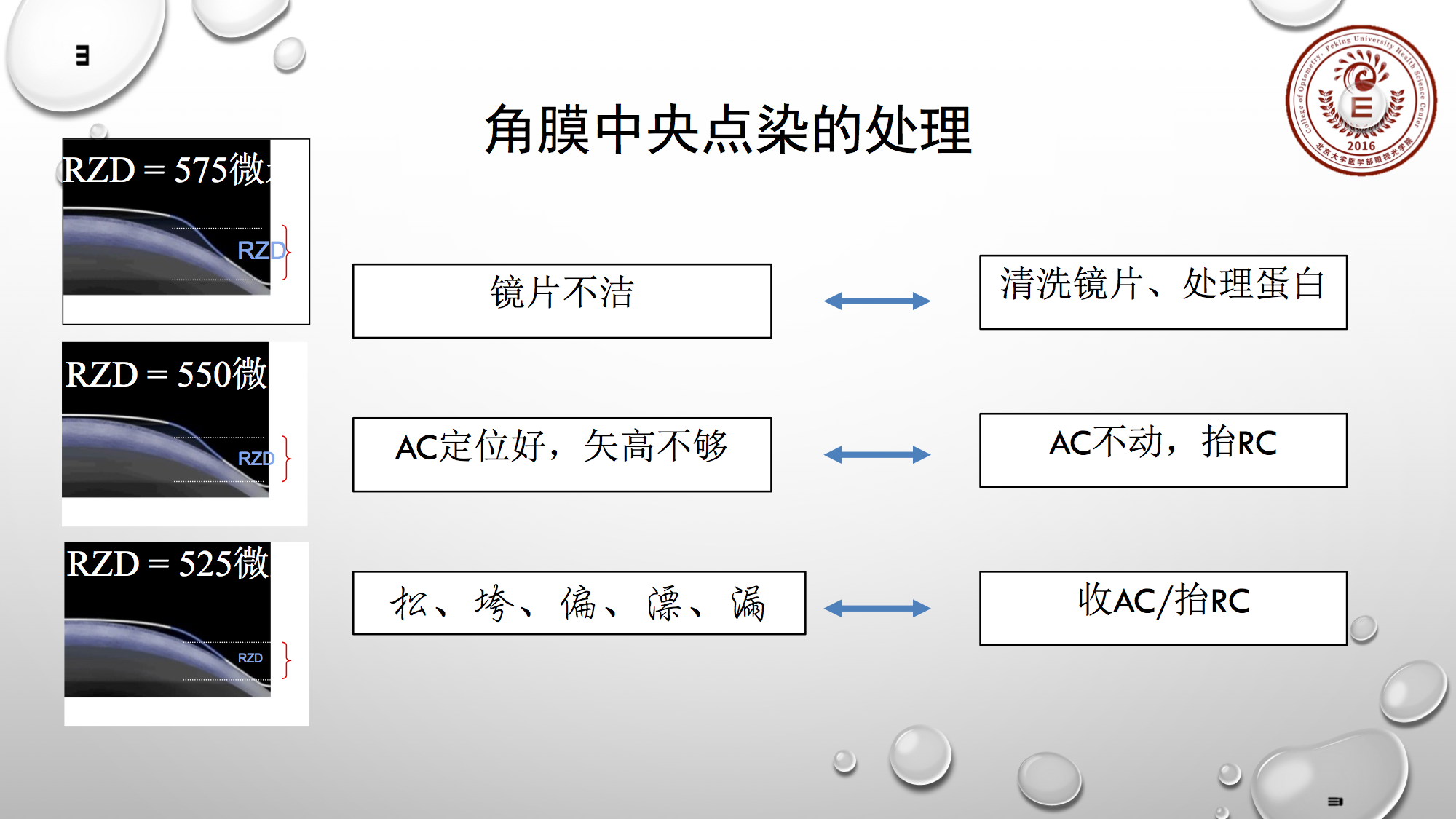
在临床中较多遇到角膜中央点染,角膜中央感染会直接影响视力,或威胁到视功能。所以对于中央点染的处理也要慎重。
但一般来说角膜中央点染往往是几个原因造成的,多数是两个原因。
1.镜片不干净;检查镜片,清洗镜片、处理蛋白;
2.整体矢高不够,有时虽然AC定位好,但整体矢高不够,若你得到不错的荧光图,不要大意,有时可能矢高不够,导致镜片中央与角膜直接接触。这种情况,不调整AC,而是抬高RC。
对于松、垮、偏、飘、漏,这些都属镜片偏松的情况,那就收AC,必要时也可考虑抬一定的RC去增加整体矢高。
孩子在配角膜塑形镜之前,要评估BUT和泪液情况。判断泪液稳定主要根据泪膜破裂时间,有些检查泪液的机器也可考虑,他会直接给出泪膜破裂时间,和睑板腺的照相,这些设备都可使用。

上图配适较松,感觉它与角膜的关系不是很好,下边有点脱失、有点逃逸的情况。另外中央区的治疗面积有点偏大,所以这是配适偏松的情况。原则上是收紧,增加矢高。
实际此镜片与角膜的关系并不好的状态,镜片偏小了些,所以考虑增加直径。
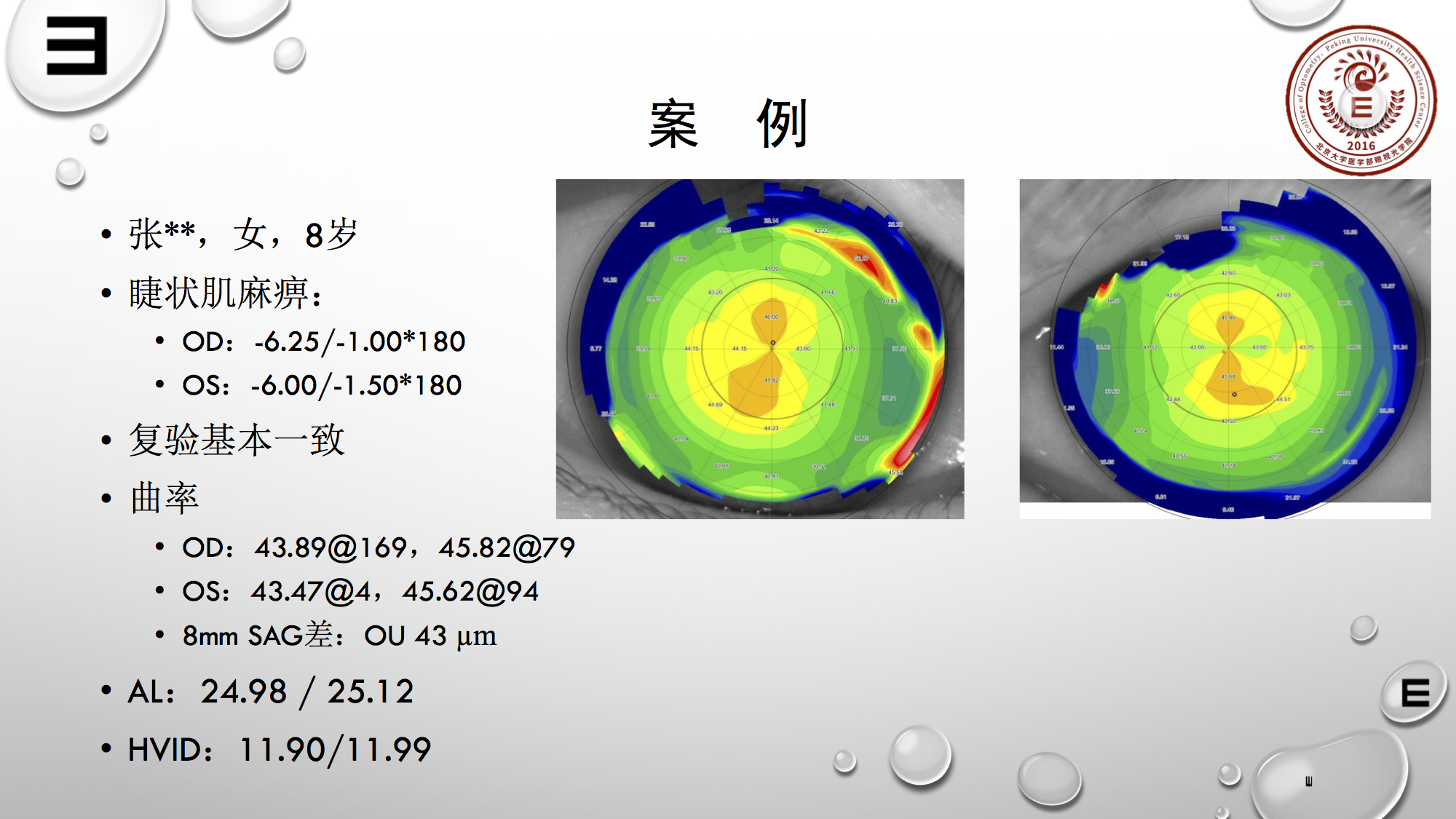
上图案例是个女孩,8岁,睫状肌麻痹验光度数比较高,600度左右,复验基本一致,曲率43.89,属于相对稍陡的曲率,眼轴长度25左右,水平可见虹膜直径11.9,对于这种可见虹膜直径,可考虑首先选择直径约是10.6左右的常规片。
8mm的Sag差,双眼都是43μm。按照刚才的规则,CP值可能100多就够了,但是从角膜地形图来看,角膜散光基本集中在中央区域,所以也就是为什么她的角膜散光量大,但并没有用特别高的CP值,因为8mm的位置,只有43的差异。

常复习以前的病历,就知道问题出在哪,这个病人右眼是42.50,右眼之前是43.89,那么是放平了一些,选择了CP275。根据刚才的判断这个散光值有些偏高。
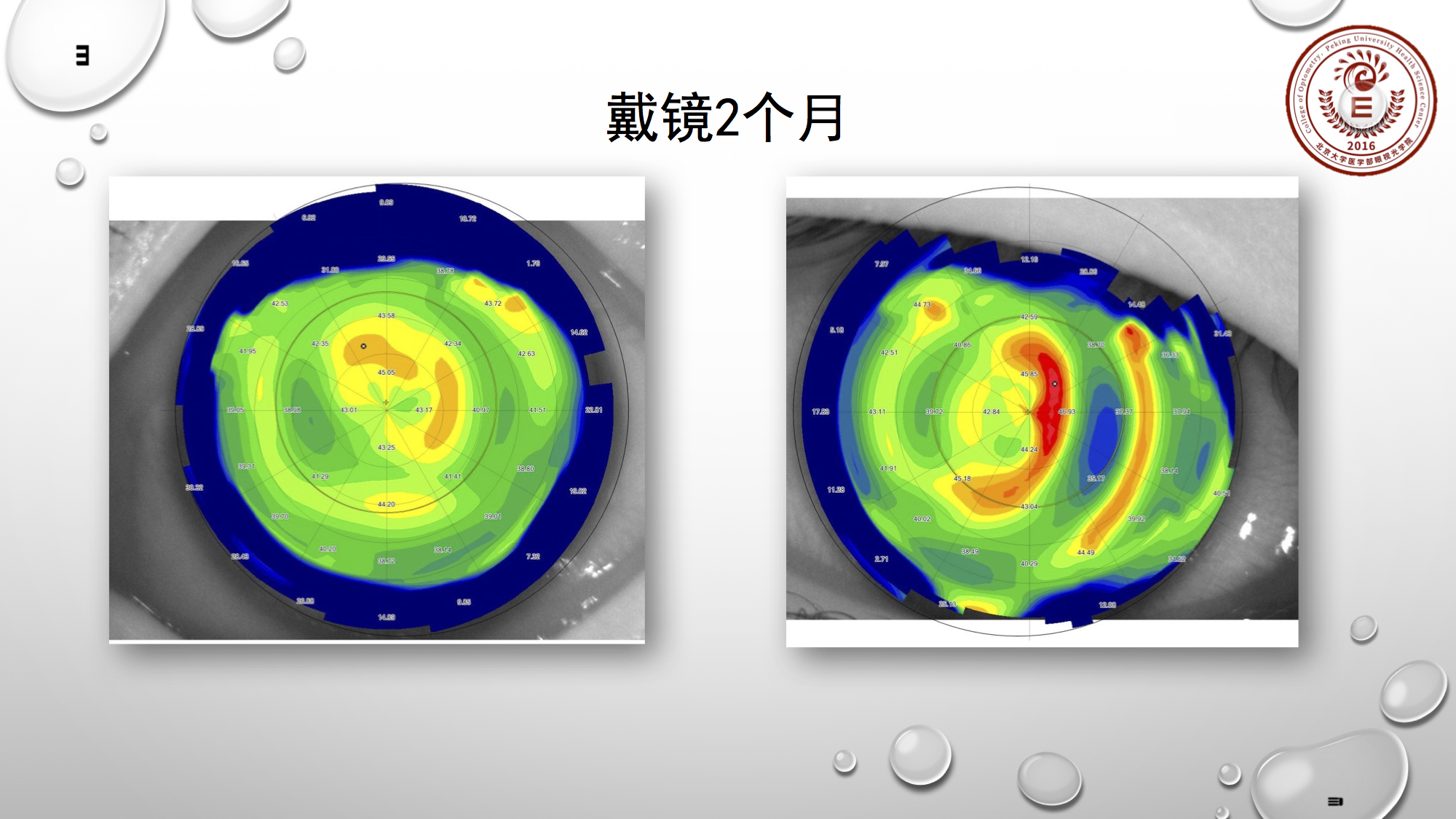
上图是确定参数后戴镜两个月后的结果。从角膜地形图上可看出,右眼的治疗区明显不够,左眼治疗区也不够,且发生了侧偏。
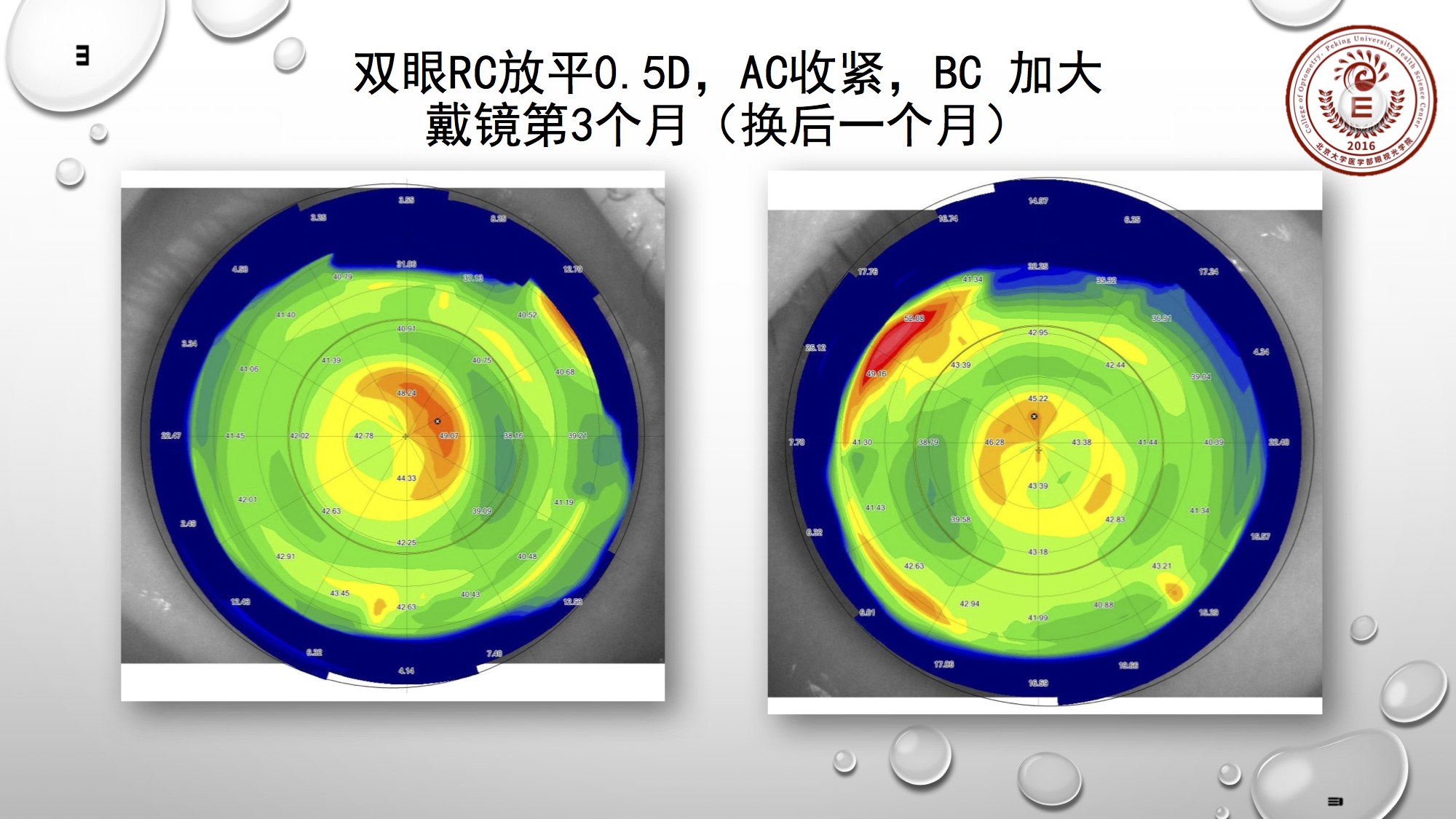
我们做了调试,放平RC降低整体矢高,同时收紧AC,加大BC。反思一下当时情况,再去调整同样的品牌,可考虑AC不收紧,把整体直径加大。
若单看上两张图,它的治疗区明显是小的。那么这样的地形图,首先判断是把整体矢高降低。

简单讲解下矢高的概念,因为验配塑形镜,矢高的概念很重要。露晰得从定位位置来说,是从半径4毫米的位置开始,AC位置约是0.8mm,但一般AC1是从4到4.4mm,经过计算会发现,4mm位置所需的矢高量一般是500左右。
若把BC区显著缩小后,如从6.2mm缩小到5.5mm,或从6.0mm缩小到5.5mm,会发现所需的矢高是对应从BC区落到AC区的这段区域,会明显缩小到300多μm。
那么增加矢高怎么判断是修改AC还是调整RC?
关键看AC位置的定位是否良好,若镜片戴在角膜上位置居中,且AC位置360度全覆盖,也无纯黑色的染色表现,还有正常活动度,同时它的PC就是边弧的位置,荧光也正常的情况下,若发现中央区与角膜接触或中央区与角膜不接触,导致荧光聚集的情况,这时需调整RC。
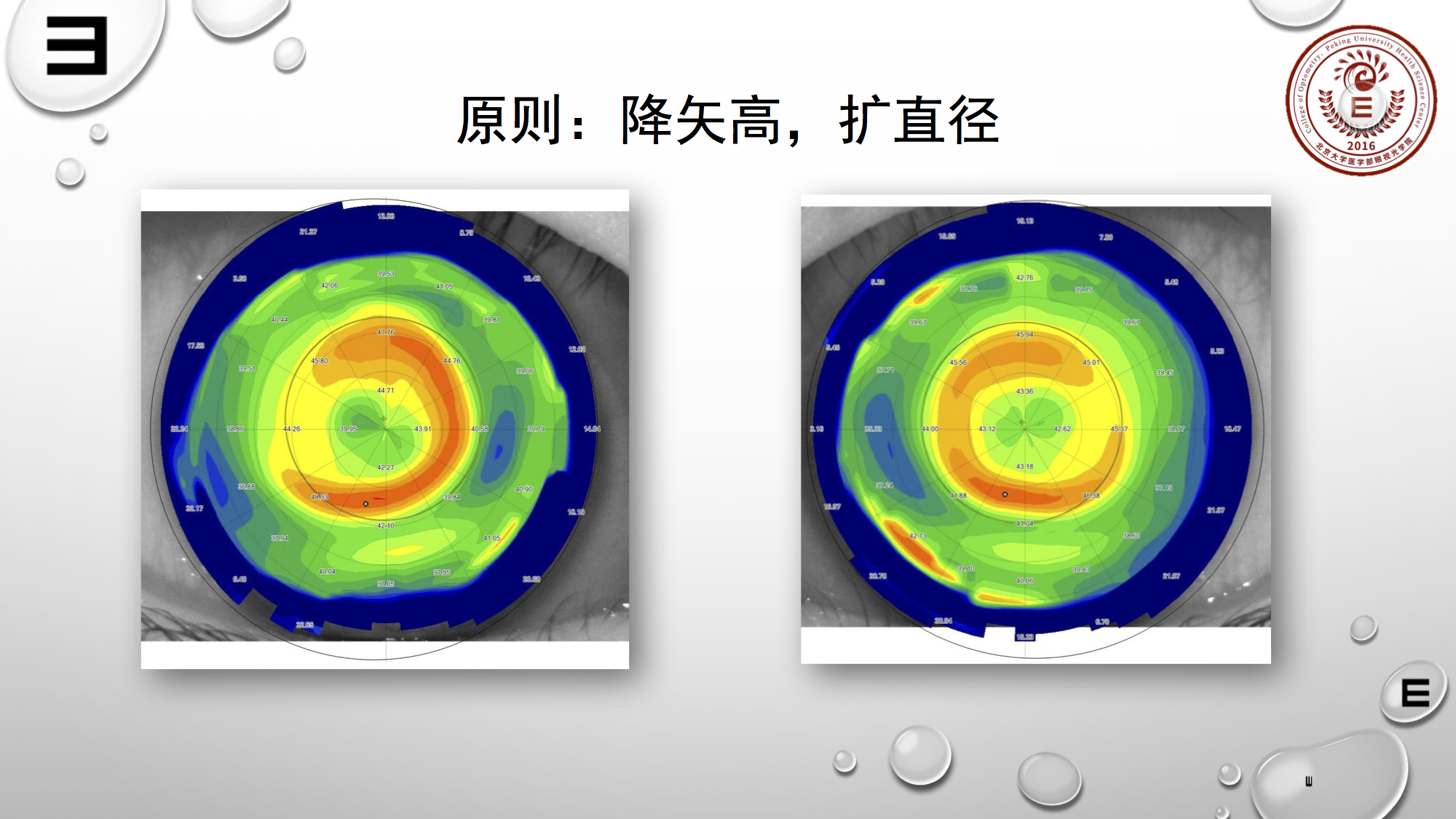
一个原则:“降矢高,扩直径”。经过这样调整后两眼的配适状态都得到了良好的改善。同时该患者是600度近视,中央区域刚好,若治疗区再大的话,可能控制效果就无法达到预期。
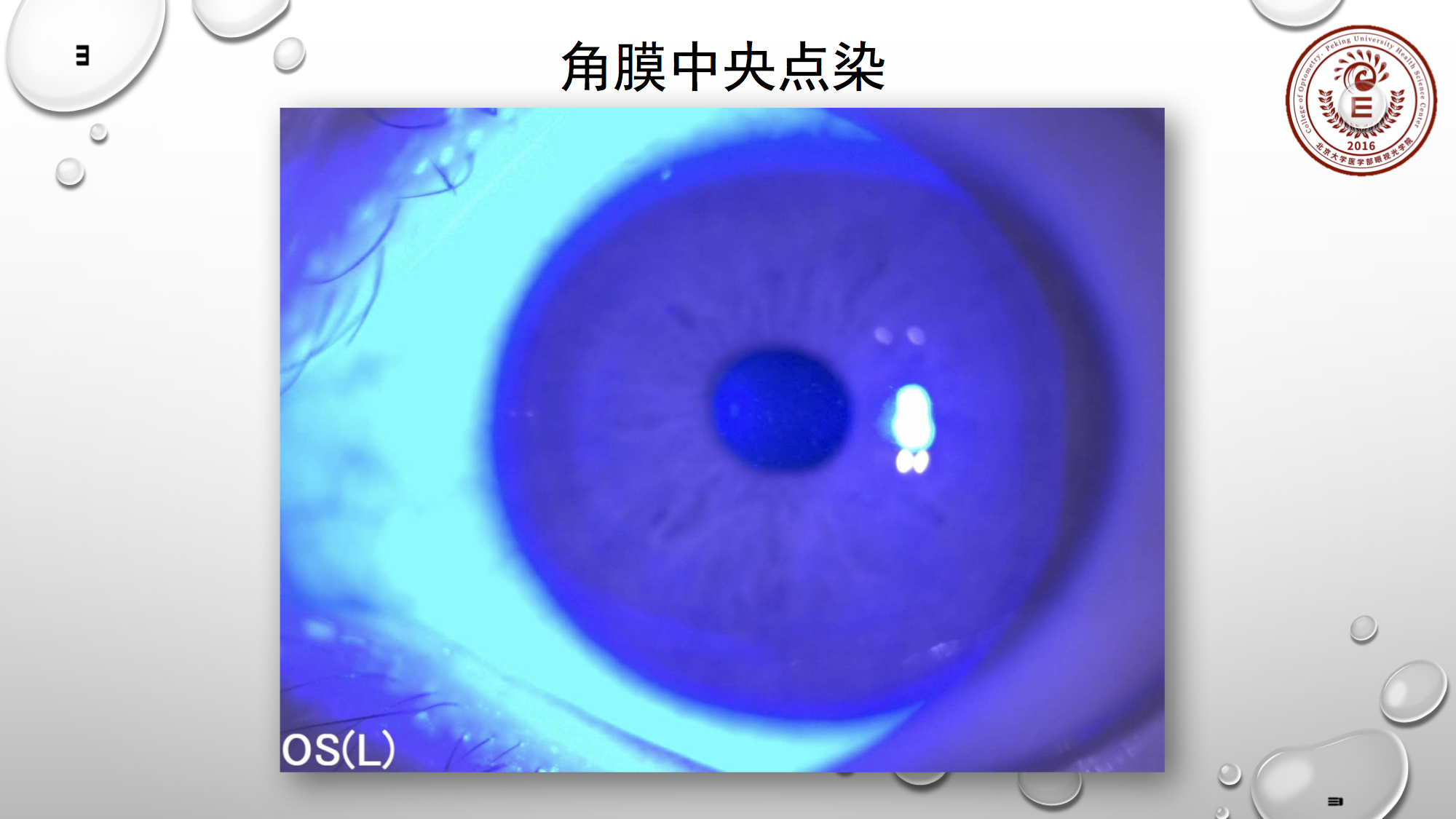
上图显示的角膜中央点染,对于中央只有少量点染的病例,可暂时先观察,配合些人工泪液帮助修复。若在观察期,点染数量加多,面积加大,那么此时要首先排除镜片是否越来越脏;若排除后,给病人戴镜判断配适是否存在问题,是否是矢高过低镜片与角膜接触的情况。
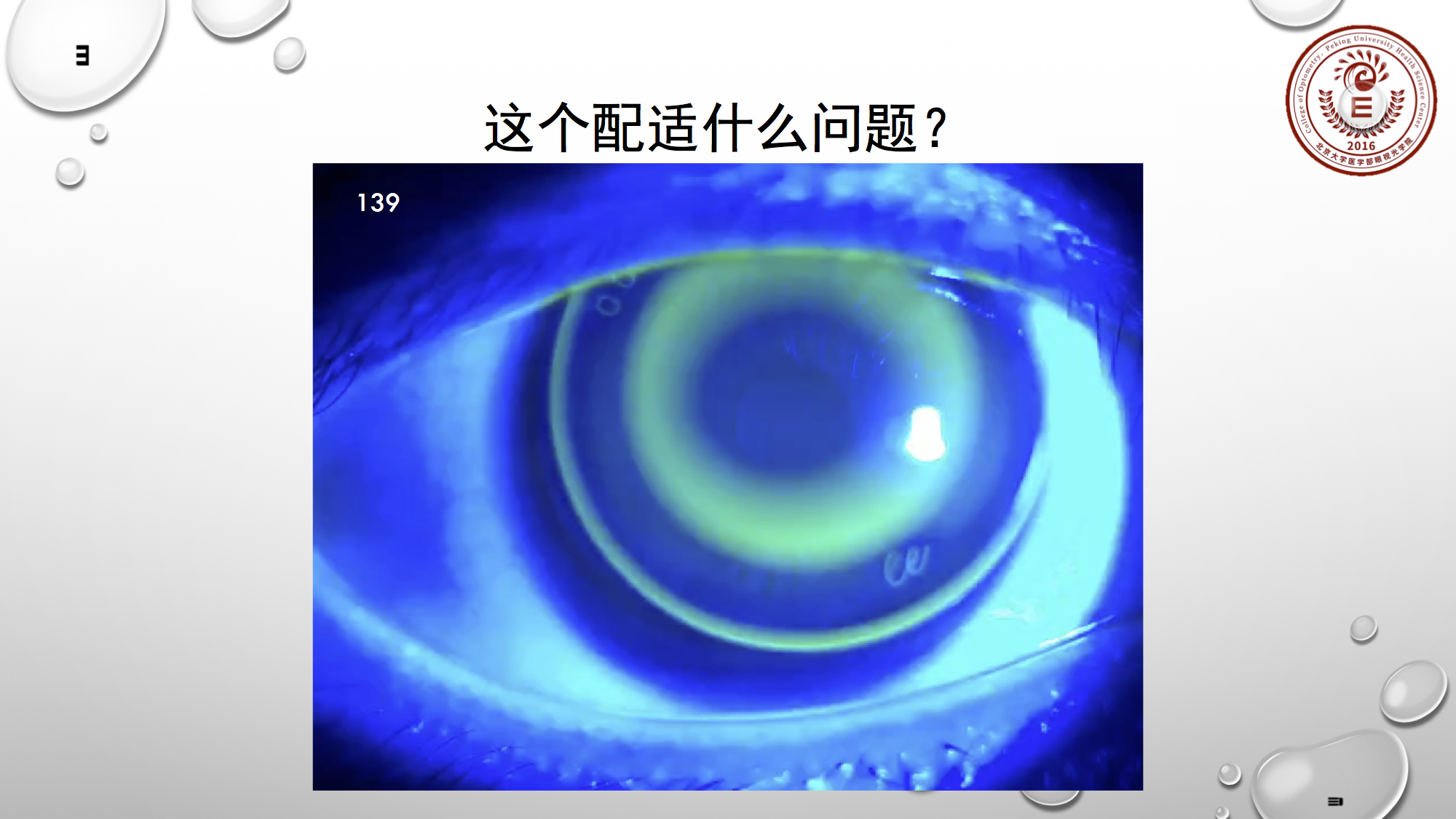
所以它的配适状态尚可,但它是一种矢高偏低的状态。在这种情况下,判断他中央位置的泪液可能是偏少的,所以开始戴时没有问题,在后续过程中会出现角膜中央的顽固着染。
所以此情况需把RC抬起一档。只是把RC适当的增加,并不会太紧,留出镜片中央和角膜接触的空间,保证中央的角膜前面有泪水存在,也保证中央角膜的安全性。

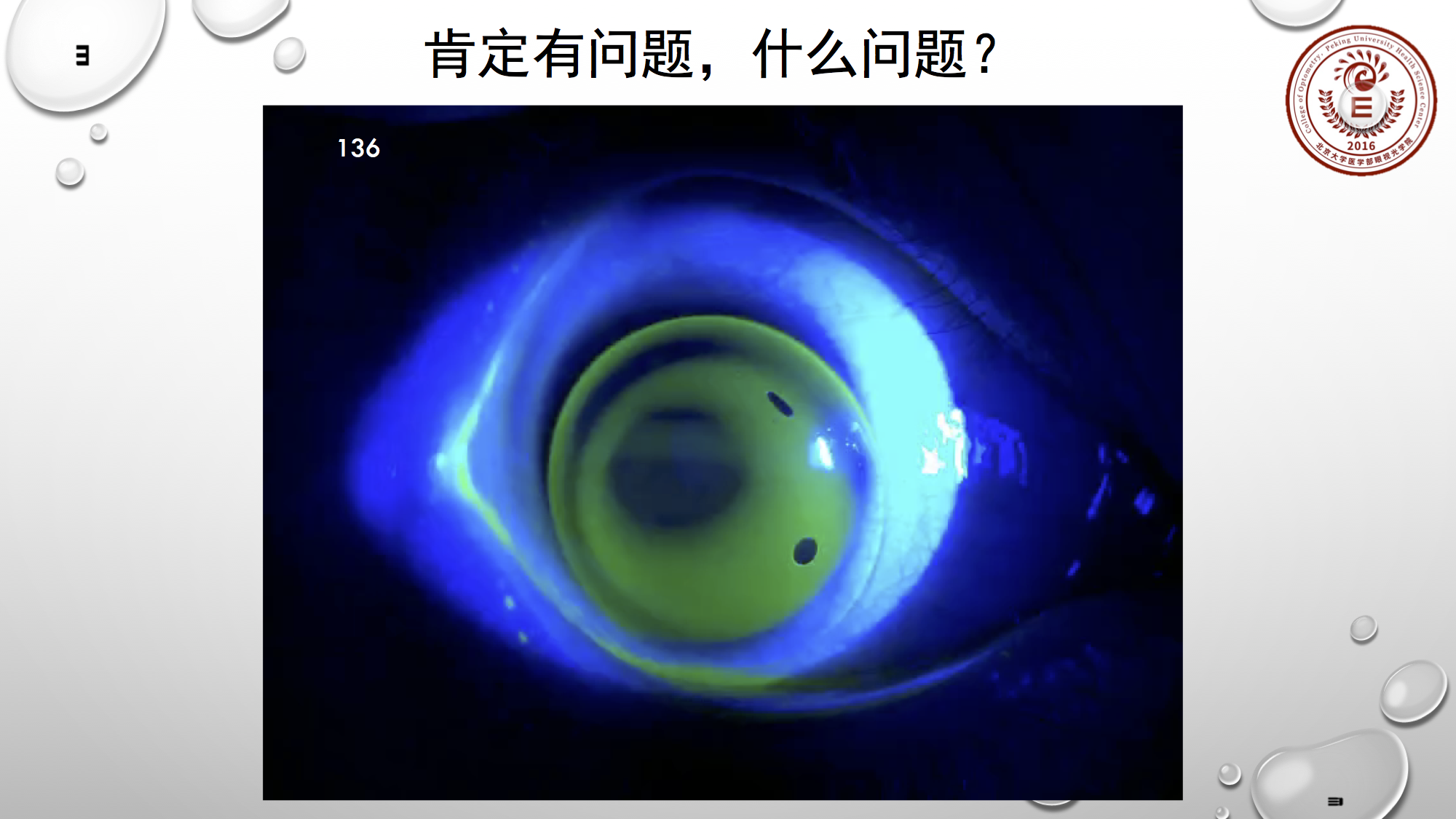
这个大家可能都觉得没有问题,该情况处理也较简单,是较松垮的状态,所以只需收紧镜片即可。
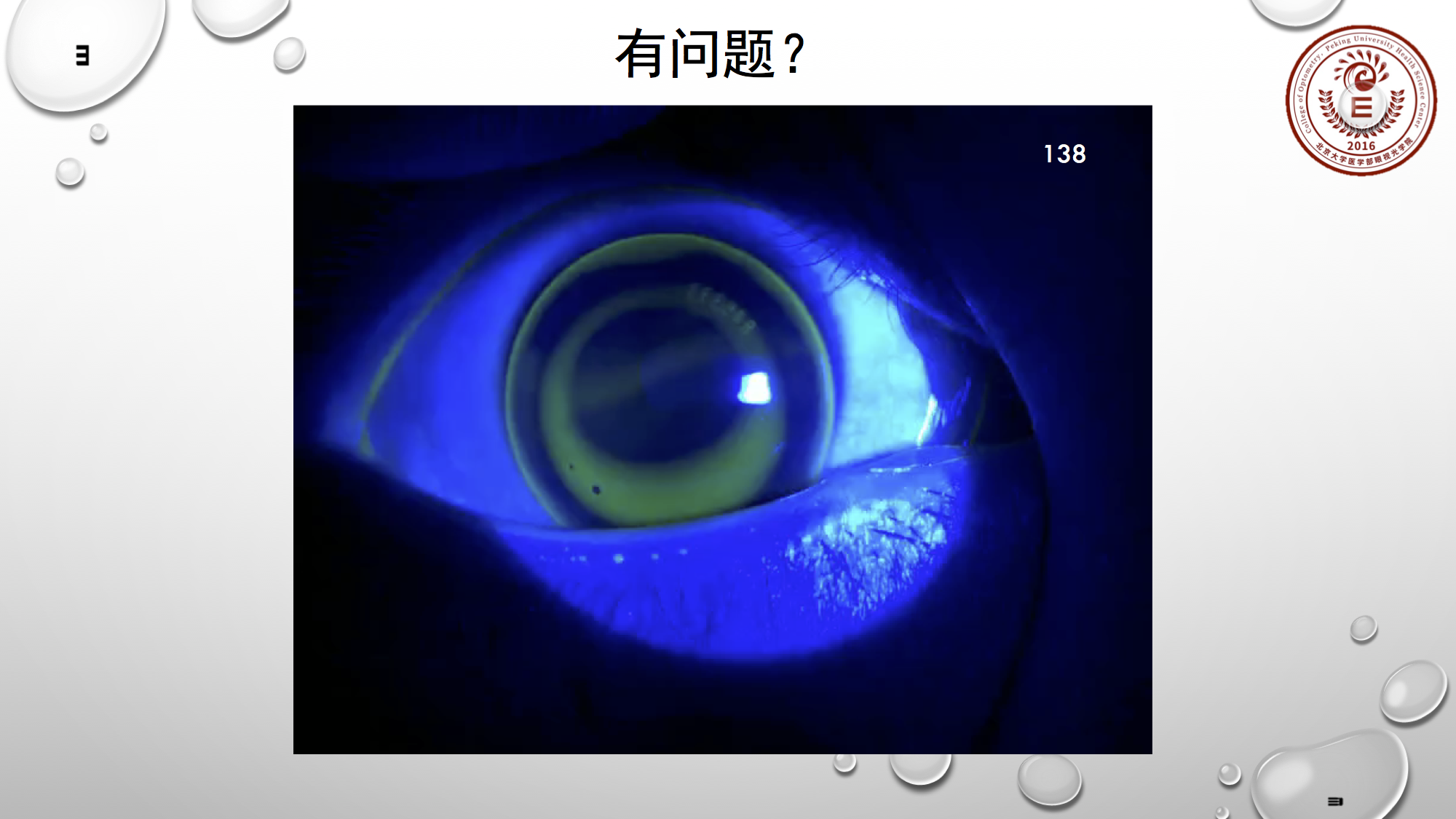
、
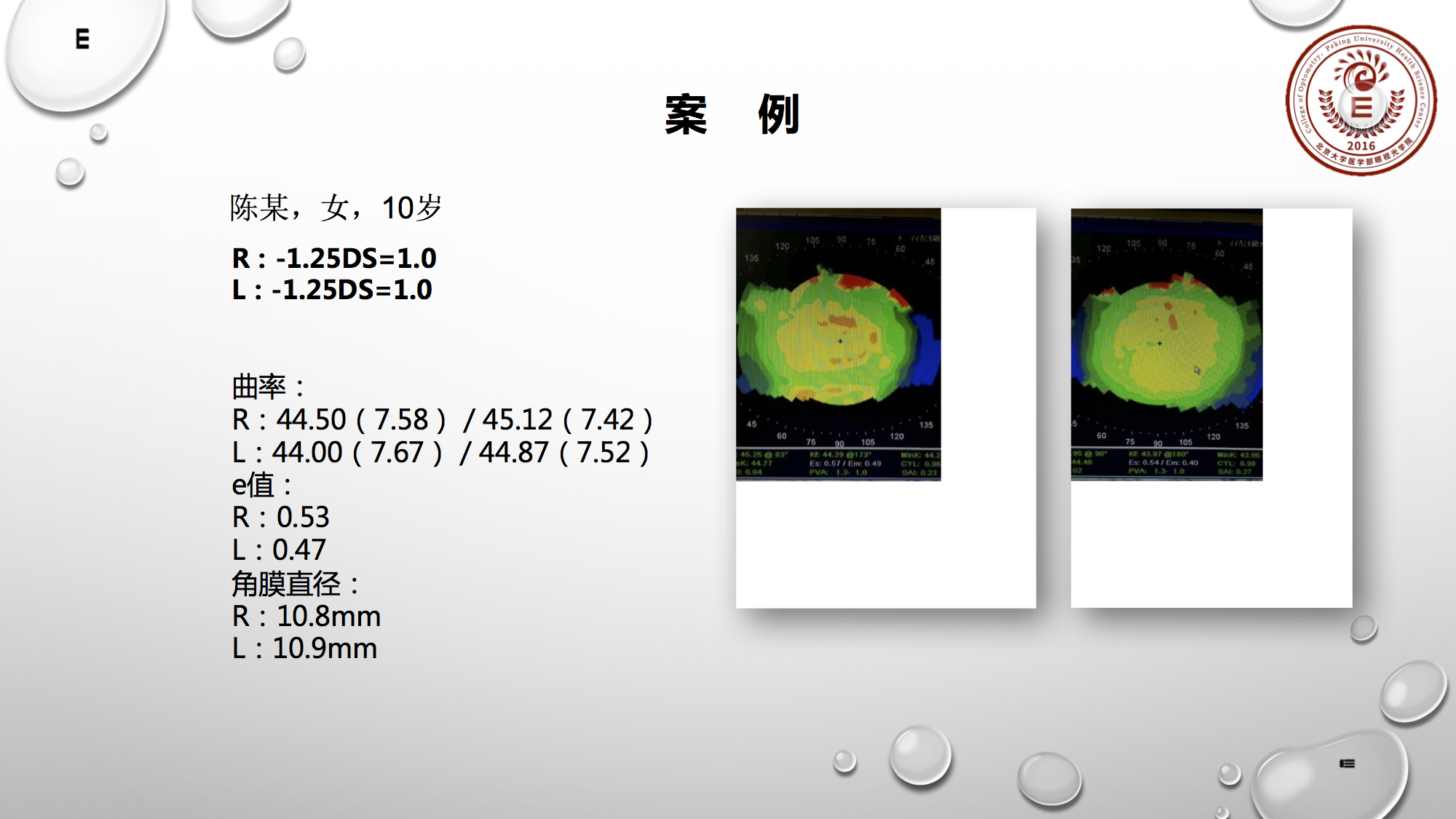

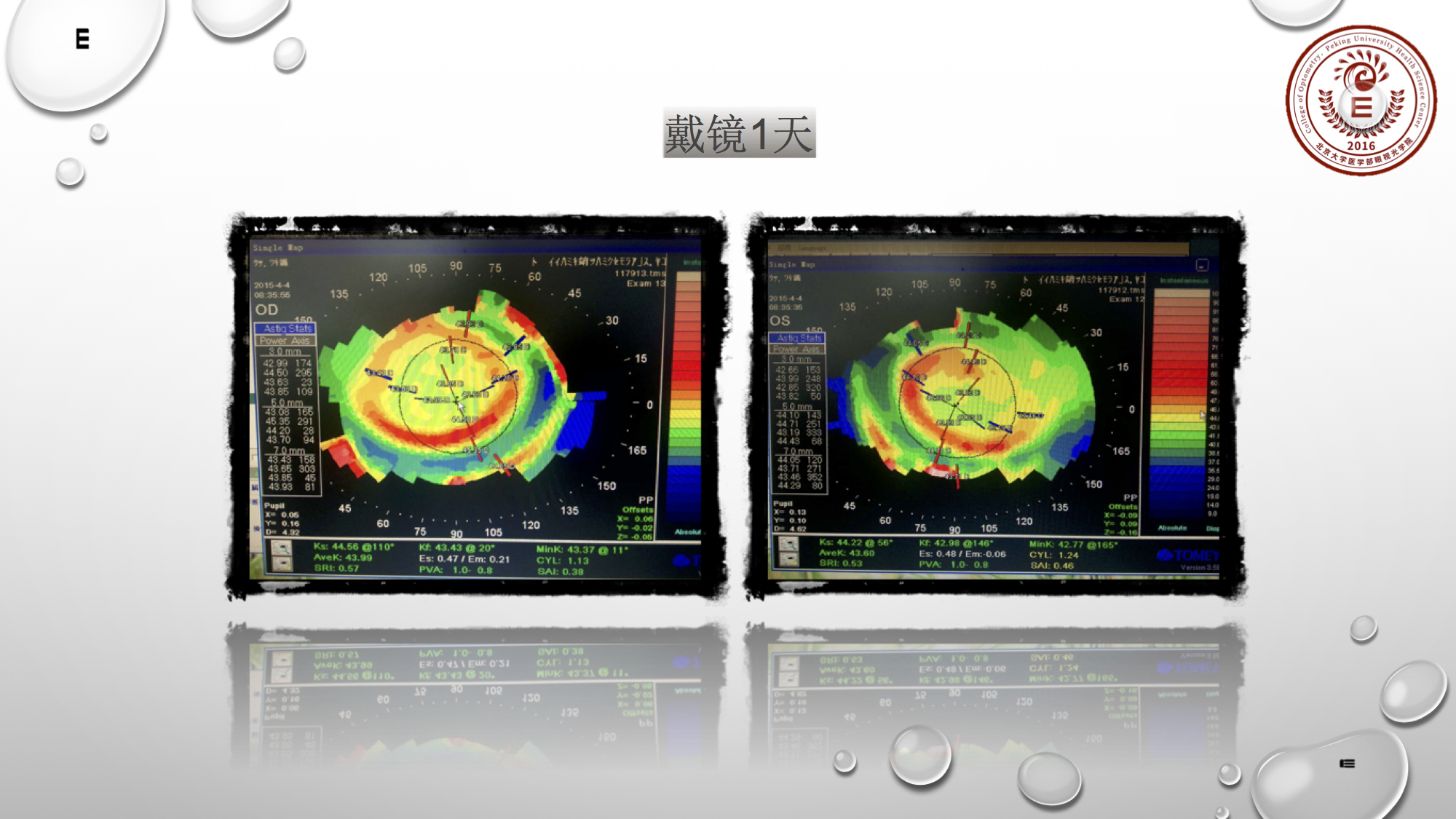
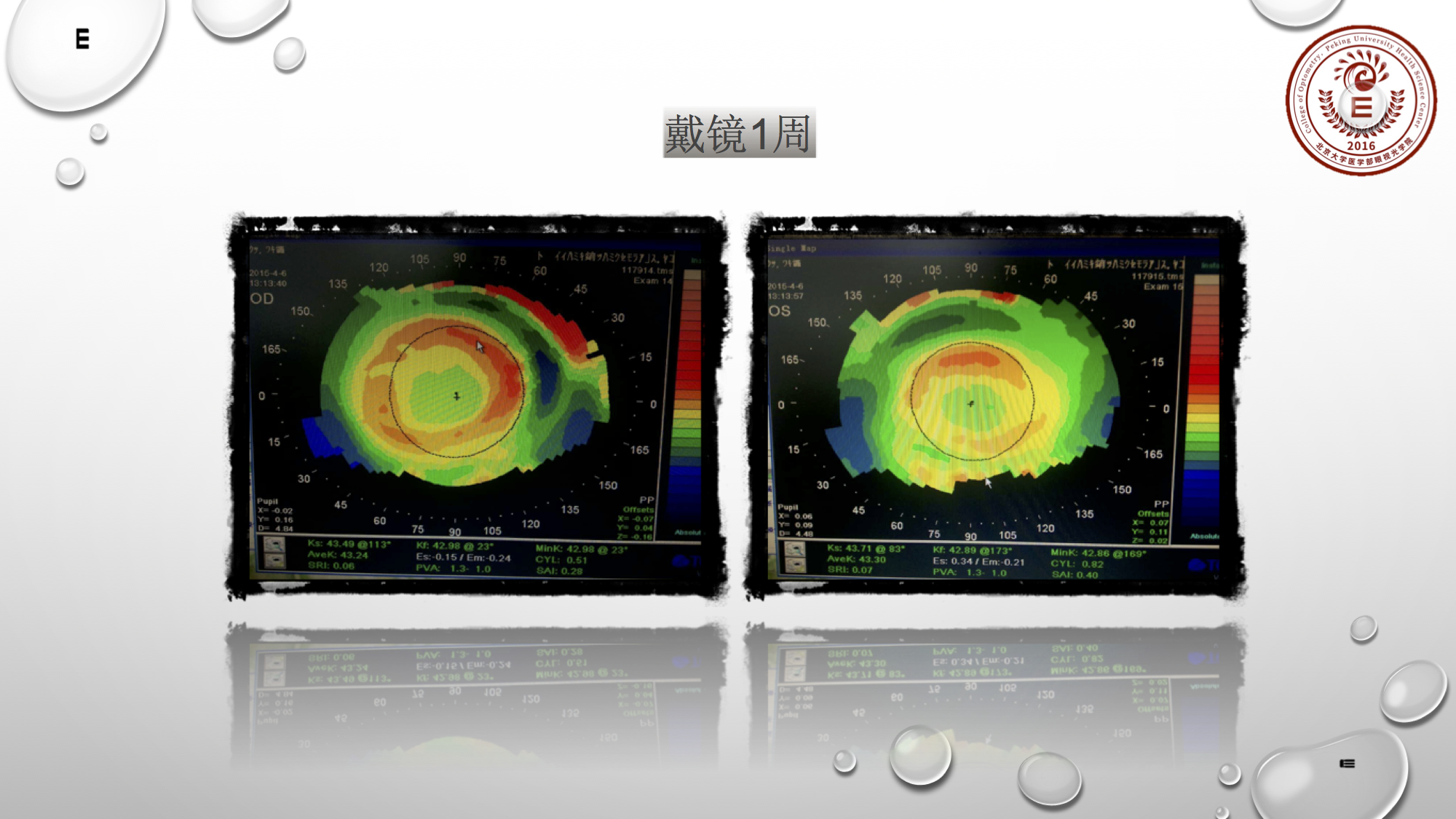
最后这个案例是露晰得的经典案例,一百多度近视,十岁,曲率偏陡,e值0.5左右,角膜直径偏小:10.8~10.9;最终给的试戴片的选择是10.2的直径。从右上图来看,还不错,对不对?但最后定片参数是10.0,若我来选择镜片直径应会选择10.2。该患者戴镜一天时,她的镜片稍微有点往上走,所以我会选10.2的直径。当然她戴镜一周后还是不错的。

今天的课程作一个小结,一般来说,在BC泪液层下方的中央区域,BC中央泪液层厚度为5~10μm,若AC变化0.05mm对应0.25D,那么中央的泪液层也会对应变化约5μm,若RC变平或变陡0.15mm对应0.75D中央泪液层会减少或增加10μm,一般来说AC2对泪液层的作用仅仅在收紧时可能会轻度增加中央区的泪液厚度。
角膜中央区的点染有两个主要原因,一是蛋白沉积,若排除此原因,要写明它的矢高不足。在试戴过程中,若患者就出现角膜中央点染,你又看到一个不错的荧光染色配适,这时一定要警惕他是否存在矢高不足的可能性。
最后再谈一点我对角膜塑形镜的理解,因为有些同道,觉得角膜塑形是慢一些好;我的看法恰恰相反,我认为镜片跟角膜接触的时间越短越安全。
所以我给角膜塑形一个总结:角膜塑形,唯快不破。我们今天的讲课就到这里,大家有问题欢迎咨询。
本文链接:https://nyjx.s9479.cn/413735463527.html
